【医学新视点】谈十二指肠空肠套管的作用机制—肠促胰岛素机制
导读
十二指肠空肠套管( duodenal-jejunal bypass sleeve,DJBS)是近年来新出现的一项新兴的胃镜下肥胖治疗手段,是一种借鉴Roux-en-Y 胃旁路术(RYGB)原理的内镜下置入装置,可以发挥代谢手术的疗效,规避手术的并发症和副作用,同时又是可逆的,必要时可以取出的医疗器械装置(图 1)。
目前,DJBS的临床试验已经积累了大量数据,疗效可观,但是对其原理机制的解释尚不明确。何为DJBS术的作用机制呢?当下对DJBS的机制研究方向有肠促胰素机制、胆汁酸机制、胃排空调节机制、炎症反应机制、肠道微生态机制、神经内分泌机制等几大方向[1-4],笔者将针对以上机制研究方向,系统地阐述DJBS临床的研究现状,总结研究思路,为提高国内治疗肥胖相关代谢性疾病的理论基础。本文将介绍肠促胰岛素的作用机制。
肠促胰岛素是人体内一类肠源性激素的统称,包括回肠L细胞合成分泌的胰高血糖素样肽-l(glucagon like peptide-1, GLP-1)和十二指肠、空肠K细胞合成分泌的葡萄糖依赖性促胰岛素分泌多肽(glucose-dependent insulinotropic polypeptide, GIP)。它可以调节胰岛素对摄食的反应,使身体在进食碳水化合物后产生适当的餐后胰岛素反应。

图1:DJBS产品图
GIP 是一种由十二指肠和空肠近端的黏膜 K 细胞在接受食物刺激时分泌的多肽,GIP在早期研究中发现可以轻度刺激胰岛素分泌,但在后来的研究发现它会造成胰岛素抵抗,引起血糖升高,形成 2 型糖尿病[5]。GLP-1 是由远端小肠上皮 L 细胞分泌的一种肽,可促进糖原合成和脂肪分解,抑制胰高血糖素分泌,在 2 型糖尿病患者中,远端小肠分泌 GLP-1 的功能受损,胰岛 β 细胞损伤,最终影响胰岛素的分泌和机体代谢。
在植入 DJBS 后,食物通过十二指肠和空肠近端时,未与肠壁直接接触,因此无法刺激黏膜 K 细胞分泌 GIP,从而引起 GIP 浓度下降;食糜较快进入小肠远端,刺激 L 细胞分泌 GLP-1,引起 GLP-1 浓度上升,从而影响机体代谢,促进体重减轻和血糖改善。在 de Jonge 等[6]的一项研究中,对 17 例 2 型糖尿病肥胖患者植入 DJBS 进行为期 24 周的治疗,结果显示患者平均体重下降 12.7 ± 1.3 kg,患者空腹血糖和餐后血糖反应均下降,GLP-1 反应升高,GIP 反应降低。在 Rohde 等[7]的研究中,在植入 DJBS 后的第 1 周和第 26 周,餐后 GLP⁃1 和肽 YY 反应均上升,但仅发生在 2 型糖尿病肥胖受试者中。
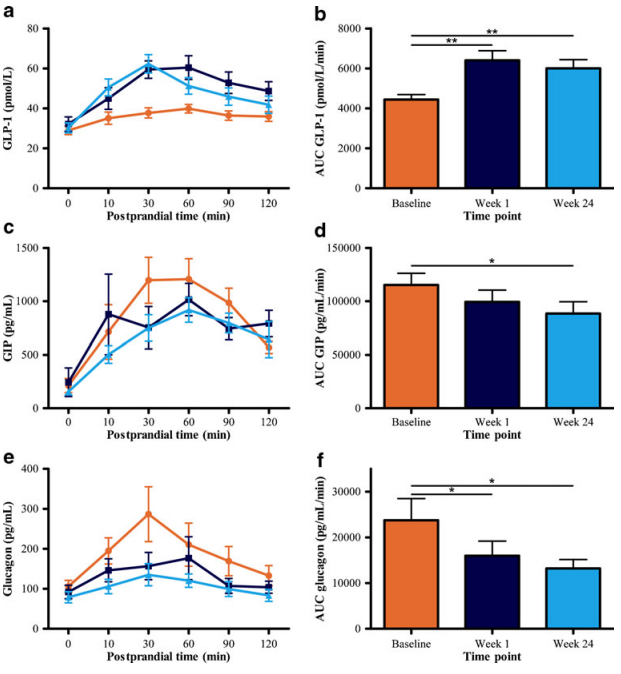
图2 DJBS后GIP/GLP-1/Glucagon的变化
目前,国内已有科研型企业自主研究出了 DJBS 的内镜下置入器械,并且已开启面向肥胖症、非酒精性脂肪性肝病等代谢性疾病的临床试验。例如,杭州糖吉医疗科技有限公司研制出了微创植入治疗的创新医疗器械“胃转流支架系统”(一种DJBS),且国内尚无同类产品。与以往的 DJBS 不同的是,“胃转流支架系统”在结合现有的DJBS套管产品基础上,对其进行了一系列创新性的改进工艺。它采用了更为先进的组织相容性医用材质,更大程度提升了该器械的抑菌特性,可以明显减少副作用的发生。

图3:“胃转流支架系统”资料
到目前为止,国内外已经开展了许多关于 DJBS 临床有效性的研究,作为国内较为先进的同类型内镜下置入装置,“胃转流支架系统”将来在临床上的表现也非常令人期待,后续笔者也将继续关注此类新技术的临床研究及学术内容。
下一期,我们将对 DJBS 的机制的其他研究方向进行解读,敬请期待。
参考文献:
[1] Korner J, Inabnet W, Febres G, et al. Prospective study of gut hormone and metabolic changes after adjustable gastric banding and Roux⁃en⁃Y gastric bypass[J]. Int J Obes (Lond), 2009,33(7) :786⁃795. DOI: 10.1038 / ijo.2009.79.
[2] Penney NC, Kinross J, Newton RC, et al. The role of bile acids in reducing the metabolic complications of obesity after bariatric surgery: a systematic review[J].Int J Obes (Lond), 2015,39(11) :1565-1574. DOI: 10.1038 / ijo.2015.115.
[3] Aron-Wisnewsky J, Doré J, Clement K. The importance of the gut microbiota after bariatric surgery [J]. Nat Rev Gastroenterol Hepatol, 2012,9(10):590⁃598. DOI: 10.1038 / nrgastro.2012.161.
[4] Katsogiannos P, Kamble PG, Wiklund U, et al. Rapid changes in neuroendocrine regulation may contribute to reversal of type 2 diabetes after gastric bypass surgery [J]. Endocrine, 2020, 67(2) :344⁃353. DOI: 10.1007 / s12020-020-02203-w.[5] Patriti A, Facchiano E, Sanna A, Gullà N, Donini A. The enteroinsular axis and the recovery from type 2 diabetes after bariatric surgery[J]. Obes Surg. 2004,14(6):840-848. DOI:10.1381/0960892041590818
[6] de Jonge C, Rensen SS, Verdam FJ, et al. Endoscopic duodenal-jejunal bypass liner rapidly improves type 2 diabetes[J].Obes Surg.2013;23(9):1354-1360. DOI:10.1007/s11695-013-0921-3
[7] Rohde U. EndoBarrier gastrointestinal liner. Delineation of underlying mechanisms and clinical effects[J]. Dan Med J. 2016;63(11):B5309.
[8] 陈济华, 陈鑫. 十二指肠空肠套管治疗肥胖和2型糖尿病的研究进展 [J] . 中华消化内镜杂志, 2021, 38(6) : 496-500. DOI: 10.3760/cma.j.cn321463-20200716-00325.



