【医学新视点】谈代谢手术及胃转流支架系统对人体肠道激素的影响
引言:
肥胖及其相关并发症患病率逐年上升,相较于传统治疗方式,以Roux-en-Y胃旁路术(RYGB)为代表的代谢手术在治疗肥胖及代谢性疾病疗效确切,对血糖、血脂等代谢指标的明显改善作用,业已成为现阶段可以治疗糖尿病的良好手段。那么,代谢手术为何能有如此显著的疗效?肠道激素和人体代谢密切相关,两者之间的种种联系为我们提供了预防或治疗肥胖及其相关代谢疾病的新思路。最新研究提示,术后肠道激素的改变可能参与其中[1]。本文笔者将对代谢手术后人体肠道激素的变化及其所引起代谢改善的可能机制加以综述。
正文:
在全球范围内,久坐不动的生活方式导致了肥胖人群的增加,带来了全球2型糖尿病(T2DM)的巨大负担。Bay等人[2]在美国进行的一项研究中报道,约85%的T2DM患者为超重或肥胖患者。代谢手术可以为肥胖和T2D患者提供良好的长期血糖控制,被认为是一种治疗肥胖患者T2DM的良好方法,并且得到了国际糖尿病和医疗组织的认可[3]。
代谢性手术通过多种机制改善代谢。随着人们对肠道激素与宿主相互作用的研究深入,其在代谢手术治疗肥胖中的作用越来越受到人们的关注。常见的与代谢相关的肠道激素有胰升糖素样肽1(GLP-1)、饥饿素(Ghrelin)、瘦素(Leptin)、多肽YY激素(PYY)等,Stenberg等[4]随访了742例RYGB术后患者,发现RYGB等代谢手术后,研究者发现患者在RYGB等代谢手术后,肠道内的这些激素分泌情况都发生了改变,推测代谢手术的作用机制可能与肠道激素水平变化有关[4]。为了进一步研究其中的机制,笔者对国内外近年在该领域的系列研究结果和报告进行了检索,旨从单一肠道激素变化与T2DM改善的关系揭示其动态变化的意义,更深层次明晰肠道激素在代谢手术中的过程机制。
GLP-1是目前糖尿病研究领域热门的靶点。RYGB术后,GLP-1、血浆胆汁酸浓度明显升高。研究者认为胆汁酸可能通过激活TGR5受体作为GLP-1分泌的分子增强剂。除了胆汁酸,短链脂肪酸(SCFA)也被报道可以调节GLP-1的分泌。可能是由于RYGB术后肠道微生物区系改变,导致肠道SCFA增加,研究者在分析RYGB后肠道微生物区系组成对血脂的影响研究中发现,产生SCFA的细菌可以促进健康的脂质平衡[1]。
Ghrelin的主要生理作用是影响食欲、代谢和肥胖。饥饿素增加饥饿感,会影响肥胖患者碳水化合物和脂质代谢。在一项为期10周的糖尿病大鼠研究中,研究者们发现,RYGB和袖状胃切除术(SG)手术降低了Ghrelin水平[5]。
Šebunova N等人分析了30名接受代谢手术的患者,发现其Leptin水平在术后显著下降[6]。Leptin的生理作用是通过控制食物摄入和能量消耗参与体重调节。当动物体的体脂减少或处于低能量的状态下(例如饥饿),血清中瘦素的含量会明显下降,从而激发动物的觅食行为,同时降低自身能量消耗。反之,当生物体的体脂增加时,血清中瘦素含量升高,进而抑制进食并且加速新陈代谢。而Leptin就是通过这样的负反馈机制来调控生物体的能量平衡以及体重。
PYY的生理作用主要是通过增加餐后饱腹感,调节能量消耗来起到减肥的生理作用。现已发现RYGB患者餐后血浆PYY水平升高。此外,部分研究还描述了减肥反应良好者和减肥反应不良者餐后PYY水平之间的潜在关系,餐后PYY水平越高,减肥反应越好[7]。PYY引起的食物摄入调节作用已被证明主要由PYY3-36介导。它在食物摄入调节方面的功能可能是通过与其他肠道激素如GLP-1的协同作用而增强的。
以RYGB为代表的代谢手术,其对肥胖和糖尿病的治疗作用有目共睹,并且其对人体代谢的改善作用可以持续很长时间,而患者术后肠道内分泌激素的变化是其中一种比较能解释其减重和改善T2DM长期疗效的学说。此外,上述所有文献的分析结果均提示代谢手术后患者肠道激素水平变化的影响与机体代谢改善相关,这也印证了肠道激素水平变化可能是代谢手术减重及改善T2DM的机制之一。
DJBS不同于RYGB 术带来的永久性生理结构损失,是一种可逆的方法[8],它是通过在小肠内置入一段膜管来隔绝肠道,模拟RYGB的肠道重排。那么,作为 RYGB 的替代疗法,十二指肠空肠套管术(DJBS)是否也跟 RYGB代谢手术一样影响患者的肠道激素水平呢?
在国外的一项“肥胖 2 型糖尿病患者DJBS的内分泌影响”的临床研究中[9],接受DJBS术的患者餐后PYY和Ghrelin浓度增加(基线vs.第1周vs第24周PYY: 2.6± 0.2 vs 4.1±0.4 vs 4.1±0.7 nmol/L/min和Ghrelin: 7.8±1.8 vs 11.0±1.8 vs 10.6±1.8 ng/mL/min,p<0.05)。同时,CCK反应降低(基线vs.第1周vs第24周:434±51 pmol/L/min vs. 229±52 pmol/L/min, p<0.01)。空腹瘦素浓度也下降(基线vs第24周: 434±51 vs 229±52 vs 256±51pmol/L/min, p<0.01)。从上述的研究结果来看,DJBS也像代谢手术一样,会对肠道激素产生影响,而且其激素变化与代谢手术基本类似。

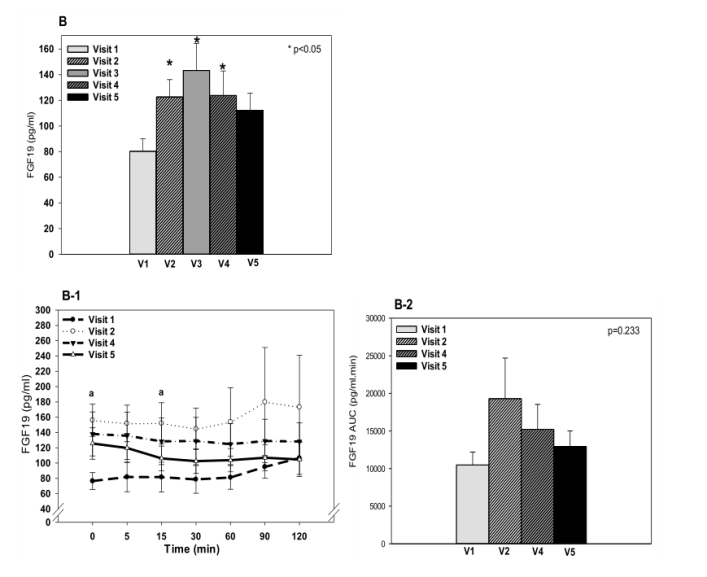
图1 DJBS 治疗不同阶段血糖和内分泌激素变化
在一项来自国内的临床研究中,患者使用了国内科研型企业经过大量的技术改良和临床安全性试验的自主研发设备“胃转流支架系统”(TONGEE® DJBS)进行了 3 个月的置入治疗,3 个月后,患者减重效果显著,且患者的肝脂肪变性、肝酶、胰岛素抵抗和代谢参数(表 1)同样得到了明显改善[10]。由于DJBS和胃转流支架系统两者同原且治疗效果接近,故笔者猜测胃转流支架系统的疗效机制可能也与肠道激素水平的变化有关。
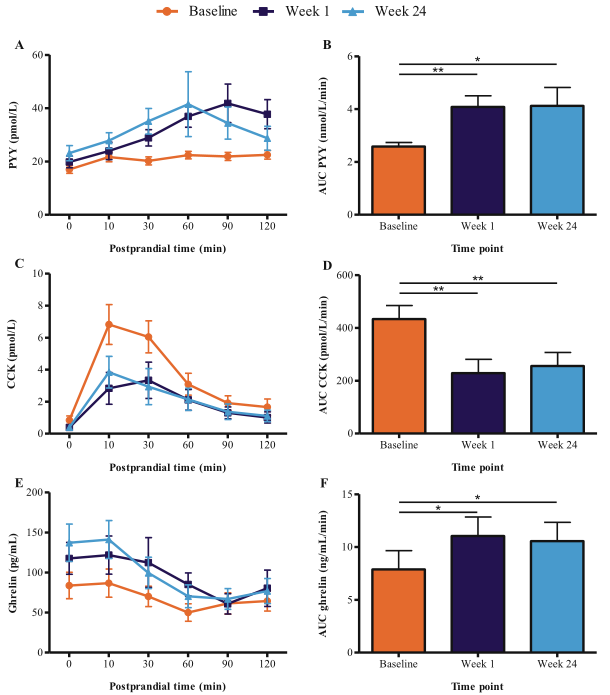
图1 DJBL治疗对空腹和餐后PYY、CCK、胃饥饿素和空腹瘦素的影响
A:在基线时/DJBL植入后1周/以及DJBL移除前的膳食耐受性测试期间的血浆PYY浓度
B: PYY计算曲线下面积
C:在耐食试验期间获得的血浆CCK浓度
D:CCK曲线下计算面积
E:餐耐受性试验期间的血浆胃饥饿素水平
F:显示胃饥饿素曲线计算下的面积
G:空腹瘦素血浆水平
*表示p<0.05,**表示p<0.01
内镜介入技术作为治疗肥胖及2型糖尿病的新靶点,已经在缓解肥胖、T2DM等代谢性疾病领域上显示出独特优势,但其对激素影响宿主代谢的具体机制及机体代谢信号分子如胆汁酸、短链脂肪酸、氨基酸、肠道激素、神经递质等的相互作用仍需进一步研究阐明。相信随着规范化研究证据的不断完善,该类技术未来或可替代代谢手术在目前治疗中的作用。后续笔者也将继续关注此类新技术的临床研究及学术内容。
参考文献:
[1]Fazliana M, Nor Hanipah Z. Mechanisms and Outcomes of Metabolic Surgery in Type 2 Diabetes. Metabolites. 2022;12(11):1134. Published 2022 Nov 17. doi:10.3390/metabo12111134
[2] Bays HE, Bazata DD, Clark NG, et al. Prevalence of self-reported diagnosis of diabetes mellitus and associated risk factors in a national survey in the US population: SHIELD (Study to Help Improve Early evaluation and management of risk factors Leading to Diabetes). BMC Public Health. 2007;7:277. Published 2007 Oct 3. doi:10.1186/1471-2458-7-277
[3]Hanipah ZN, Schauer PR. Bariatric Surgery as a Long-Term Treatment for Type 2 Diabetes/Metabolic Syndrome. Annu Rev Med. 2020;71:1-15. doi:10.1146/annurev-med-053117-123246
[4]Katsogiannos P, Kamble PG, Wiklund U, et al. Rapid changes in neuroendocrine regulation may contribute to reversal of type 2 diabetes after gastric bypass surgery. Endocrine. 2020;67(2):344-353. doi:10.1007/s12020-020-02203-w
[5] Kornyushin O, Sonin D, Polozov A, et al. Effect of sleeve gastrectomy, Roux-en-Y gastric bypass, and ileal transposition on myocardial ischaemia-reperfusion injury in non-obese non-diabetic rats. Sci Rep. 2021;11(1):23888. Published 2021 Dec 13. doi:10.1038/s41598-021-03283-y
[6] Šebunova N, Štšepetova J, Kullisaar T, et al. Changes in adipokine levels and metabolic profiles following bariatric surgery. BMC Endocr Disord. 2022;22(1):33. Published 2022 Feb 3. doi:10.1186/s12902-022-00942-7
[7] Feris F, McRae A, Kellogg TA, McKenzie T, Ghanem O, Acosta A. Mucosal and hormonal adaptations after Roux-en-Y gastric bypass. Surg Obes Relat Dis. 2023;19(1):37-49. doi:10.1016/j.soard.2022.08.020\
[8] Patel SR, Mason J & Hakim N 2012 The Duodenal-Jejunal Bypass Sleeve (EndoBarrier Gastrointestinal Liner) for Weight Loss and Treatment of Type II Diabetes. Indian J Surg 74 275-277.
[9] de Jonge C, Rensen SS, Verdam FJ, et al. Impact of Duodenal-Jejunal Exclusion on Satiety Hormones. Obes Surg. 2016;26(3):672-678. doi:10.1007/s11695-015-1889-y
[10] Ren M, Zhou X, Yu M, et al. Prospective study of a new endoscopic duodenal-jejunal bypass sleeve in obese patients with nonalcoholic fatty liver disease (with video). Dig Endosc. 2023;35(1):58-66. doi:10.1111/den.14409



